
С 8 по 10 февраля 2023 года в Москве состоялась очередная Междисциплинарная Конференция «Вейновские Чтения», посвященная актуальным вопросам неврологии. В рамках мероприятия ведущие эксперты подлились опытом, результатами новейших исследований, открытий и разработок в неврологии и психиатрии.
Про возрастные аспекты тревожных расстройств рассказала Аведисова Алла Сергеевна, д.м.н., профессор, заслуженный врач России, главный научный сотрудник ФГБУ «НММЦ психиатрии и наркологии имени В.П. Сербского» Минздрава, России, главный научный сотрудник ГБУЗ НПЦ им. Соловьева ДЗМ. На проблеме взаимосвязи между аффективными и нейродегенеративными заболеваниями остановились Иллариошкин Сергей Николаевич, д.м.н., профессор, зам. директора по научной работе и руководитель отдела исследований мозга ФГБНУ НЦН, академик РАН, заслуженный деятель науки РФ президент Национального общества по изучению болезни Паркинсона и расстройств, и Олег Семенович, д.м.н., профессор, заведующий кафедрой неврологии с курсом рефлексологии и мануальной терапии ФГБОУ ДПО РМАНПО. Наконец, проблему когнитивных нарушений в практике врача первичного звена осветили Елена Евгеньевна Васенина, д.м.н., доцент кафедры неврологии с курсом рефлексологии и мануальной терапии ФГБОУ ДПО РМАНПО, и Ольга Николаевна Ткачева, д.м.н., профессор, член-корреспондент РАН, Директор Российского геронтологического научно-клинического центра ФГАОУ ВО РНИМУ им. Н. И. Пирогова Минздрава России, главный внештатный гериатр Минздрава России.
В докладе «Пандемия аффективных расстройств» Анна Владимировна Васильева, д.м.н., главный научный сотрудник отделения лечения пограничных психических расстройств и психотерапии, руководитель международного отдела ФГБУ «НМИЦ ПН им. В.М. Бехтерева» Минздрава России, профессор кафедры психотерапии, медицинской психологии и сексологии СЗГМУ им. И.И. Мечникова, рассказала, в чем заключаются главные трудности дифференциальной диагностики тревожно-депрессивных расстройств и как точность диагноза может повлиять на эффективность терапии.
Проблема тревожных расстройств в первичной врачебной практике
Расстройства тревожного спектра остаются важнейшей медико-социальной проблемой. Междисциплинарность и актуальность проблемы тревожных расстройств обусловлены высокой распространенностью и ранним дебютом заболевания, часто в наиболее активном работоспособном возрасте. Расстройства настроения манифестируют преимущественно в возрасте от 29 до 43 лет, тревожные расстройства – от 24 до 50 лет. Интересно, что в 2021 году тревожные расстройства диагностировались в 25-50 раз, а депрессивные – в 50-70 раз реже, чем ожидалось по данным последних мета-анализов международных эпидемиологических исследований. Тем не менее, распространенность тревожных расстройств продолжает неуклонно расти с каждым годом. Пациенты данной группы часто обращаются в службы неотложной помощи, при этом в большинстве случаев нарушения выявляются лишь спустя годы после начала заболевания.
Посттравматическое стрессовое расстройство
Посттравматическое стрессовое расстройство (ПТСР) развивается в результате интенсивного психотравмирующего воздействия (как правило, в течение 6 месяцев). Основными клиническими проявлениями ПТСР являются повторные переживания элементов травматического события в форме флэшбеков, повторяющихся сновидений и ночных кошмаров, которые часто сопровождаются тревогой и паникой, гневом, чувством вины или безнадежности, а также стремлением избегать стимулы, напоминающие или ассоциирующиеся со стрессором.
ПТСР может выступать фактором риска развития и прогрессирования сопутствующих психических нарушений, в том числе тревожно-депрессивных расстройств, аддикций, расстройств пищевого поведения и др., а также негативно влиять на соматическое здоровье человека. Риск соматизации также повышает несвоевременная диагностика патологии и склонность фиксироваться на соматовегетативных проявлениях переживаний, связанных со стрессом. По данным исследований, каждый десятый пациент общеврачебной практики частично или полностью соответствует диагностическим критериям ПТСР, при этом больные предъявляют значительно больше функциональных жалоб и являются большей нагрузкой на систему здравоохранения, чем пациенты без психических нарушений.
Тревожно-депрессивные расстройства
Тревога и депрессия представляют собой универсальные психофизиологические реакции, возникающие в ситуациях реального или воображаемой потери источника мотивации или потери имеющегося социального статуса. Они могут развиваться независимо или же протекать как коморбидные состояния.
Фатофобия, страх или тревога за свою судьбу или будущее, развивается в результате столкновения человека с трудноразрешимой ситуацией и часто сопровождается страхом смерти, танатофобией. Конкретное содержание последнего определяется характером преобладающего нейросоматического синдрома. Прогрессирование нарушений может приводить к дезорганизации психической и соматической деятельности и развитию психоневроза.
Соматические проявления аффективных расстройств
Соматизация – это склонность переживать психологический стресс на физиологическом уровне. В первичной медицинской практике распространенность соматизации аффективных нарушений составляет от 10 до 30%, а распространенность множественных хронических функциональных симптомов в общей популяции достигает 4%. В свою очередь, соматические заболевания часто сопровождаются коморбидными расстройствами зрелой личности (до 61%), что может в разы повышать затраты на лечение.
При длительном течении психопатологии, проявляющейся соматическими жалобами, не имеющими объективно регистрируемой органической основы, формируется соматоформное расстройство. Фиксация на соматовегетативных проявлениях психических нарушений впоследствии может формировать так называемый замкнутый круг соматоформного расстройства.
В общесоматической практике тревога может быть следствием другого нервно-психического расстройства, быть обусловленной наличием соматической патологии или длительной фармакотерапией. Так, тревожные расстройства могут развиваться в составе симптомокомплекса неврологической патологии, например, опухолей ЦНС, судорожных расстройств, цереброваскулярных заболеваний или органических повреждений головного мозга, а также может быть результатом процесса старения или наличия коморбидных психических нарушений, манифестирующих в результате нейротоксического эффекта соматического заболевания.
Расстройства адаптации и нозогенное расстройство
Триггером к развитию расстройств адаптации служит интенсивное воздействие психогенного фактора или психотравмирующей ситуации. Для клинической картины расстройств адаптации характерно сочетание целого спектра аффективных и когнитивных симптомов (депрессия и тревога, чувство неспособности справиться с текущей ситуацией, трудности с планированием, снижения продуктивности и др.), препятствующих нормальному социальному функционированию индивида. Психотравмирующий опыт перенесенного соматического заболевания и его последствий в зависимости от психофизиологических особенностей личности может индуцировать развитие нозогенного расстройства.
Соматогенное расстройство и COVID 19
Согласно клиническому определению, состояние после COVID-19 характеризуется наличием ряда симптомов, таких как выраженная усталость, одышка, кашель и боль в горле, нарушения сна, головокружение и парестезии, хронический болевой синдром (в т.ч. боль в суставах), сердцебиение, тревожно-депрессивные и когнитивные симптомы (нарушения памяти и концентрации внимания), нарушения со стороны желудочно-кишечного тракта (диспепсические явления, изменения обоняния и вкуса) и терморегуляции, патология кожных покровов (сыпь), тинитус. Неспецифические комбинации соматических, соматизированных, функциональных и соматоформных проявлений постковидного синдрома становятся главным препятствием к формулировке четкого определения и, как результат, разработке алгоритмов дифференциальной диагностики данного состояния.
Для оптимизации ресурсов и повышения эффективности и точности диагностики сегодня врачам доступно современное диагностическое приложение «Нейросканнер», которое включает в себя основной набор тестовых методик для выявления тревожно-депрессивных нарушений, в частности:
- шкала Вейна (уровень вегетативных нарушений);
- шкала Спилберга (уровень тревоги);
- госпитальная шкала, HADS (уровень депрессии и тревоги);
- шкала Монтгомери, MADRS (уровень депрессии).
Приложение позволяет быстро получить подробную информацию по результату тестирования, в том числе суммарный балл по шкале, а также предлагает возможные варианты лечение и обоснование постановки диагноза и назначенной терапии.
Терапия тревожно-депрессивных расстройств
На основе данных рандомизированных клинических исследований эффективности и переносимости доступных видов терапии Консенсусная панель международных экспертов разработала рекомендации по выбору средств фармакотерапии и немедикаментозной терапии расстройств тревожно-депрессивного спектра (Рис. 1).
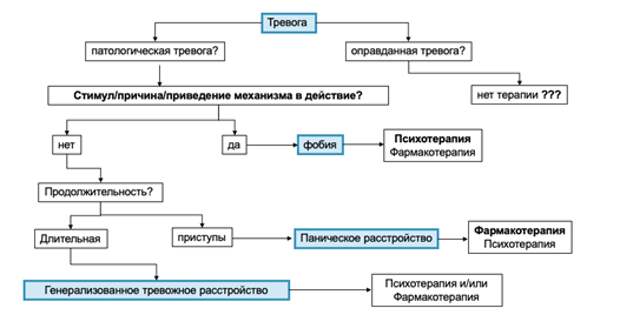
Рисунок 1. Алгоритм дифференциальной диагностики расстройств тревожного спектра
Основным методом психотерапии в данном случае является когнитивно-поведенческая терапия. В качестве препаратов первой линии предлагается использование антидепрессантов из групп СИОЗС/СИОЗСН. В частности, в начале терапии депрессии представитель СИОЗСН венлафаксин проявляет выраженный противотревожный эффект, способствуя купированию патологических проявлений тревоги (приступообразная, постоянная и ситуационная тревога) при сохранении ее сигнальной функции. Дозозависимое действие препарата обуславливает его эффективность в отношении различных форм депрессии (Рис. 2).
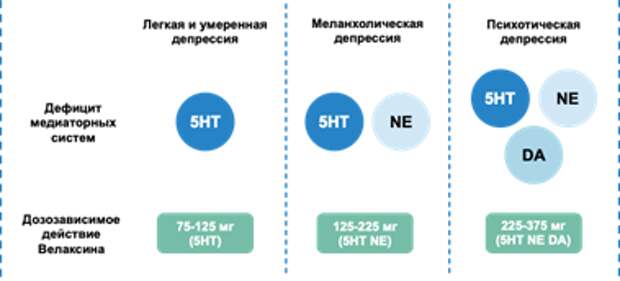
Рисунок 2. Тройное дозозависимое действие венлафаксина
В случае длительного коморбидного течения тревоги и депрессии терапия СИОЗС/СИОЗСН может быть дополнена препаратами, обладающими анксиолитическим действием. Предпочтение следует отдавать анксиолитикам, не оказывающим седативное действие и не вызывающим привыкание (Табл. 1). Среди анксиолитиков третьего поколения препаратом выбора является буспирон (АТХ-класс N05BE – азапироны), частичный селективный агонист 5-HT1A серотониновых рецепторов. Анксиолитическая активность буспирона аналогична эффекту бензодиазепинов, при этом он не обладает седативным эффектом, не вызывает привыкания, не потенцирует действие алкоголя и подходит для курсового лечения тревожных и депрессивных расстройств. Повышая активность дофаминовых рецепторов, препарат усиливает антидепрессивное и уменьшает побочное действие СИОЗС и оказывает противотревожный и антидепрессивный эффекты.
По данным клинических исследований добавление буспирона к СИОЗС в 2 раза снижало выраженность симптомов депрессии и способствовало более быстрому достижению полной или частичной ремиссии практически у 60% пациентов, ранее принимавших СИОЗС без эффекта. Помимо этого, у 58% пациентов с сексуальными расстройствами, возникшими на фоне терапии СИОЗС, прием буспирона в дозе 20-60 мг/сут в течение 4 недель приводил к улучшению сексуальных функций. У пациентов с генерализованным тревожным расстройством (ГТР) и субклинической депрессией буспирон по сравнению с плацебо значимо уменьшал проявления тревоги (15-45 мг/сут, 6 нед.) и в два раза реже вызывал сонливость по сравнению с гидроксизином (буспирон 20 мг/сут / гидроксизин 50 мг/сут, 4 нед.).
Учитывая обширную доказательную базу в отношении эффективности буспирона, препарат может быть рекомендован при широком спектре тревожных и депрессивных расстройств, в том числе для лечения состояний, сопровождающихся тревогой (ГТР, тревожно-фобические расстройства у взрослых), при специфических расстройствах личности, в программе комплексной реабилитации после ишемического инсульта и транзиторной ишемической атаки, а также в качестве дополнения к терапии депрессии (депрессивный эпизод, рекуррентное депрессивное расстройство). Терапевтический эффект буспирона развивается постепенно и отмечается через 7-14 дней после начала лечения. В составе препарата Спитомин рекомендуемая начальная доза буспирона составляет 15 мг, обычная суточная доза – 20-30 мг и максимальная суточная доза – 60 мг.
Таблица 1. Основные анксиолитики
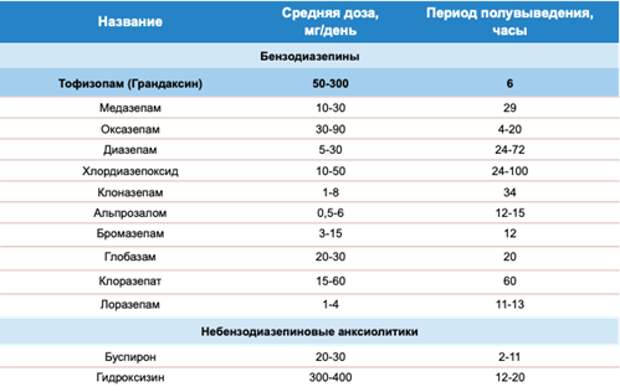
Для купирования симптомов тревоги при тревожных и соматовегетативных расстройствах, а также для контроля острых стрессовых реакций и экзацербации тревоги рекомендуется назначение анксиолитиков, не оказывающих тормозящего влияния на психомоторную и когнитивную активность. Например, атипичный анксиолитик тофизопам проявляет анксиоселективный, вегетокорригирующий и легкий стимулирующий эффекты, а потому может назначаться как в рамках комплексной терапии тревоги и расстройств вегетативной нервной системы, так и в качестве стрессопротектора при остром воздействии стрессогенного фактора. Показано, что у пациентов с высоким уровнем тревожности однократный прием тофизопама (Грандаксин) снижал тревогу практически на треть. При длительном приеме (100 мг/сут, 4 нед.) препарат облегчал симптомы вегетативных расстройств, расстройств сна, астении, синдрома гипервентиляции, восстанавливал симпатический-парасимпатический баланс и нормализовал реакцию на стресс. У пациентов, перенесших коронавирусную инфекцию, терапия тофизопамом снижала проявления тревоги и вегетативных нарушений в 2 раза и 3 раза, соответственно. Стандартный курс тофизопама (Грандаксин) при терапии тревожных расстройств составляет 2-3 месяца, по 1-2 таблетки 2-3 раза в день.
Свежие комментарии